A. Bron
Si la cataracte était connue et décrite par les Égyptiens au temps des pyramides, le glaucome a en revanche une histoire beaucoup plus récente. Jusqu’au xviiie siècle, glaucome désignait de nombreuses maladies oculaires dont, justement, la cataracte. Alain Bechetoille rappelait que dans l’Antiquité, le mot glaucome n’était pas lié à une maladie spécifique, mais était utilisé pour décrire un iris de couleur bleu gris, comme celle de l’eau qui stagne, de l’eau glauque [3]. Cette couleur glauque peut être due à un changement de couleur de l’iris et/ou de la cornée dans des pathologies aussi variées que des uvéites, des infections cornéennes ou bien des crises aiguës de fermeture de l’angle. « J’ai voulu réserver pour la fin de ces leçons sur les applications de l’ophtalmoscope, l’histoire d’une affection qui paraît ne se localiser dans aucune des membranes de l’œil, et dont la nature a jusqu’à ces derniers jours échappé aux investigations les mieux dirigées. Je veux parler du glaucome. Vous connaissez sans doute déjà sous ce nom une forme d’amaurose caractérisée par une coloration verdâtre du fond de l’œil, et dont le développement est marqué par une ou plusieurs attaques inflammatoires. Mais jusqu’aux récents travaux de M. de Graefe, on ne se faisait pas, selon moi, une idée exacte du développement de cette maladie, et l’on ne savait à quoi rattacher les nombreux phénomènes morbides qu’elle nous présente. Aujourd’hui un coin du voile qui a caché longtemps la nature du glaucome paraît enfin levé, et nous pouvons donner à tous les symptômes de cette maladie une origine commune. » [7] Ainsi considérait-on le glaucome un peu plus de dix ans après la description de l’ophtalmoscope par Van Helmholtz.
Ce terme n’a pris son sens actuel que depuis la seconde partie du xixe siècle où von Graefe, notamment grâce à l’utilisation de cet ophtalmoscope, a pu identifier ce que l’on nomme aujourd’hui la neuropathie optique glaucomateuse. Las, sa première observation ne mentionnait pas une excavation papillaire mais, au contraire, une tuméfaction convexe vers l’avant du disque optique !
Dans les années 1950, le glaucome était totalement lié à la pression intra-oculaire (PIO) [15]. Ce qui nous paraît comme une erreur aujourd’hui est en fait à rattacher à l’interprétation un peu hâtive des données de la distribution de la PIO dans la population générale. Ainsi la PIO normale dans une vaste population était de 15,5 mmHg avec un écart type de 2,5 mmHg [11]. On a ainsi défini une PIO anormale par le groupe de sujets possédant une PIO au-delà de deux écarts type, soit 21 mmHg, et c’est ainsi que le mythe des 21 mmHg est né, avec la limite de ces 21 mmHg entre glaucome et non glaucome ; vérité en deçà, erreur au-delà ! [24] On a confondu le mot normal sur le plan statistique avec le mot normal sur le plan médical, qui signifie en général non malade. De plus, la distribution de la PIO dans cette population n’était pas strictement normale au sens gaussien du terme, mais décalée vers la droite. La seconde partie du xxe siècle a bénéficié d’études comme la Baltimore Eye Study qui a montré que seuls 10 % des sujets ayant une PIO supérieure à 21 mmHg avaient réellement un glaucome [21]. La réaction n’a pas traîné et a exclu de la définition moderne des glaucomes la notion même de PIO et l’excès, que Talleyrand à une autre époque qualifiait d’insignifiant, a conduit alors à exclure de la définition des glaucomes toute notion de PIO. Pourtant des voix se sont dressées pour malgré tout mentionner que, certes si la PIO n’est pas la cause des glaucomes, il faut quand même reconnaître à travers les études publiées que c’est le facteur de risque pour le glaucome le mieux identifié. Ainsi, dès 1992, la PIO a été réhabilitée dans la définition des glaucomes avec la proposition suivante : « Le glaucome est une neuropathie optique qui reconnaît plusieurs facteurs de risque dont une augmentation de la PIO. » [22] Dix ans plus tard, Paul Lichter suggérait, en se fondant sur les études cliniques démontrant le rôle de la PIO dans l’aggravation de certains types de glaucome, de définir le glaucome comme une « neuropathie optique pression-dépendante » [12].
Par ailleurs, on accorde à Duke Elder une certaine paternité pour avoir mis l’accent sur les facteurs appelés aujourd’hui non pressionnels et que l’on range sous la bannière des facteurs dits vasculaires [9]. Stephen Drance [5] a porté très haut ces notions qui nous ont fait progresser dans la compréhension et la physiopathogénie des glaucomes, ce que Joseph Flammer – un de ses élèves – traduit bien par « un œil malade dans un corps malade » [13]. Néanmoins cette notion semble avoir été évoquée 30 ans plus tôt par un célèbre ophtalmologiste militaire bordelais, Félix Lagrange : « Nous ne pensons pas que le mot glaucome doive être considéré comme synonyme d’œil hypertendu, nous croyons qu’il existe en clinique des vrais et des faux glaucomes ; les faux glaucomes correspondent aux yeux atteints d’hypertension secondaire à des iritis, à des traumatismes, à des corps étrangers intra-oculaires, à des tumeurs… Nous définirons le glaucome : une dystrophie du globe oculaire caractérisée anatomiquement par des dégénérescences vasculaires et nerveuses et cliniquement, par de l’hypertension… L’œil atteint de glaucome n’est pas seulement hypertone, c’est avant tout un organe malade, c’est un œil sclérosé, dystrophique dans lequel la nutrition ne se fait pas régulièrement et les désordres dont cet œil est atteint marchent de pair avec des désordres semblables dans le reste de l’économie. » [10]
Dans sa définition moderne, le glaucome est une neuropathie optique progressive qui se manifeste par des anomalies de la papille optique et des altérations subséquentes du champ visuel. En fait, le terme glaucome regroupe de nombreux tableaux cliniques allant de la naissance au plus grand âge et dont les terminologies entraînent souvent la confusion. Pour G. Spaeth, « la raison pour laquelle le mot glaucome demeure un sérieux problème pour l’humanité est l’ambiguïté du mot glaucome lui-même » [18]. En effet, le glaucome malin peut être perçu comme un cancer pour certains patients, et les termes glaucome primitif et glaucome secondaire sont discutables : s’il y a glaucome, il est légitime de penser que ce dysfonctionnement est secondaire à quelque chose [17]. Il n’existe pas de définition simple des glaucomes qui ne sont pas des maladies mais la résultante de plusieurs facteurs de risque ; le glaucome primitif à angle ouvert (GPAO) n’est pas considéré comme une maladie per se, mais plutôt comme l’aboutissement de plusieurs facteurs de risque [14, 16]. Définir un glaucome, c’est comme définir un cancer ; ce qui est associé ensuite à glaucome ou cancer donne plus de précisions sur des présentations cliniques et sur le pronostic [15]. Un effort de clarification est donc souhaitable, mais les termes en usage ont la vie dure [18] !
Selon l’American Academy of Ophthalmology, « le GPAO est une neuropathie optique chronique progressive de l’adulte où la PIO et d’autres facteurs encore inconnus contribuent à la maladie et pour qui en l’absence d’autres causes bien identifiables, il existe une atrophie caractéristique du nerf optique et une perte des cellules ganglionnaires et de leurs axones. Cette présentation clinique est associée à un angle ouvert en gonioscopie » [1]. Pour l’European Glaucoma Society, la définition du GPAO est la suivante [19] : « Une neuropathie optique chronique progressive qui a comme particularité commune des modifications morphologiques de la tête du nerf optique et des fibres nerveuses rétiniennes en l’absence d’autres maladies oculaires ou de pathologies congénitales. Des pertes progressives des cellules ganglionnaires rétiniennes et du champ visuel sont associées à ces modifications. »
Mais qui dit définition dit aussi classification. L’homme doit mesurer [9] ! Ainsi de nombreux essais de gradation, d’étapes et de classification ont été fournis par différents auteurs avec des adaptations plus ou moins pratiques pour la routine clinique [15]. Elles dépendent étroitement de la définition du glaucome ou plus exactement des glaucomes, qui sont tout compte fait un groupe hétérogène de maladies oculaires [4]. Quelle est la classification la plus admise des glaucomes en 2014 ?
Il est possible d’établir une classification en fonction de l’âge de survenue ou de découverte, de la présentation clinique aiguë ou chronique, etc. Récemment, une définition quasi universelle des glaucomes a été proposée : elle trouve son principal intérêt dans les études épidémiologiques [8]. Cependant, en pratique courante, il est toujours d’usage de distinguer les glaucomes primitifs, où aucune cause bien particulière n’est retrouvée, des glaucomes secondaires où un événement (traumatisme, infection) est bien identifié. Ce choix n’est pas exempt de critiques car s’il existe une maladie, il est légitime de penser qu’elle est toujours secondaire à un événement ou une cause donnée [14, 17]. De plus, un glaucome primitif peut devenir un jour secondaire ; c’est le cas par exemple d’un GPAO où va se greffer avec l’âge une exfoliation capsulaire. En tout cas, cette distinction a été parfaitement décrite dès 1921 [20] : « Le glaucome secondaire n’est pas une maladie originale : c’est une complication, un épiphénomène dans les affections les plus disparates (iritis chronique, luxation du cristallin, blessure de l’œil, cataracte traumatique, néoplasie intra-oculaire, hernie de l’iris). Il en est autrement du glaucome primitif. Celui-là, c’est le vrai glaucome. »
L’autre grand moyen de classifier les glaucomes est la gonioscopie qui permet de distinguer les glaucomes à angle ouvert des glaucomes par fermeture de l’angle. C’est elle seule qui considère le GPAO, l’objet de ce rapport de la Société française d’ophtalmologie, comme un diagnostic d’exclusion [6]. Cette classification est la plus utile en clinique car elle donne des éléments déterminants sur le pronostic, la surveillance et le traitement (fig. 2-1).
En conclusion, parvenir à une définition consensuelle des glaucomes en général et du GPAO en particulier est essentiel, certainement pour se comprendre entre spécialistes des glaucomes, mais également pour les ophtalmologistes généralistes, les autres médecins et les patients eux-mêmes [2]. Une étude publiée sur 182 articles consacrés au GPAO et parus entre 1980 et 1995 a permis de constater que deux tiers seulement incluaient une définition du GPAO et que 20 % d’entre eux utilisaient encore la PIO comme définition du glaucome [2]. Il est donc encore possible de s’améliorer dans la définition d’une pathologie qui représente la deuxième cause de cécité mondiale [23] et, comme le mentionnent les recommandations de l’European Glaucoma Society parmi les besoins de recherche supplémentaires, « établir une définition standard du glaucome serait essentiel » [19].
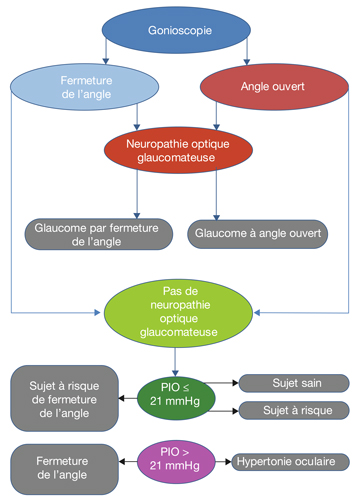
Fig. 2-1 Classification clinique des hypertensions intra-oculaires et des glaucomes.
[1] American Academy of Ophthalmology Glaucoma Panel. Preferred Practice Pattern® Guidelines. Primary open-angle glaucoma. San Francisco, American Academy of Ophthalmology, 2010 : www.aao.org/ppp.
[2] Bathija R, Gupta N, Zangwill L, Weinreb RN. Changing definition of glaucoma. J Glaucoma. 1998 ; 7 : 165-9.
[3] Bechetoille A. Glaucomes. Paris, Japperenard, 1987.
[4] Casson RJ, Chidlow G, Wood JP, et al Definition of glaucoma : clinical and experimental concepts. Clin Experiment Ophthalmol. 2012 ; 40 : 341-9.
[5] Drance SM. Bowman lecture. Glaucoma – changing concepts. Eye (Lond.). 1992 ; 6 : 337-45.
[6] Epstein DL. Primary open angle glaucoma. In : Glaucoma. Chandler & Grant’s. 4e édition. St Louis, Lippincott Williams & Wilkins, 1997 : 193-8.
[7] Follin E. Leçons sur l’exploration de l’œil et en particulier sur les applications de l’ophtalmoscope au diagnostic des maladies des yeux. Paris, Adrien Delahaye Éditeur, 1863, 304 pages.
[8] Foster PJ, Buhrmann R, Quigley HA, Johnson GJ. The definition and classification of glaucoma in prevalence surveys. Br J Ophthalmol. 2002 ; 86 : 238-42.
[9] Hitchings RA. Glaucoma : an area of darkness. Eye (Lond.). 2009 ; 23 : 1764-74.
[10] Lagrange F. Du glaucome et de l’hypotonie, leur traitement chirurgical. Paris, Gaston Doin Éditeur, 1922, 432 pages.
[11] Leydhecker W, Akiyama K, Neumann HG. [Intraocular pressure in normal human eyes]. Klin Monbl Augenheilkd Augenarztl Fortbild. 1958 ; 133 : 662-70.
[12] Lichter PR. Expectations from clinical trials : results of the Early Manifest Glaucoma Trial. Arch Ophthalmol. 2002 ; 120 : 1371-2.
[13] Pache M, Flammer J. A sick eye in a sick body ? Systemic findings in patients with primary open-angle glaucoma. Surv Ophthalmol. 2006 ; 51 : 179-12.
[14] Shields MB, Ritch R, Krupin T. Classification of the glaucomas. In : Ritch R, Shields MB, Krupin T (eds). The glaucomas : clinical science. 2e édition. Mosby, St. Louis, 1996 : 717-25.
[15] Shields MB, Spaeth GL. The glaucomatous process and the evolving definition of glaucoma. J Glaucoma. 2012 ; 21 : 141-3.
[16] Shields MB. An overview of glaucoma. Textbook of glaucoma. 4e édition. Baltimore, Williams & Wilkins, 1998 : 1-2.
[17] Shields MB. Reflections and projections on crossing the millennium : Tenth American Glaucoma Society Lecture honoring Marvin L. Sears, MD. J Glaucoma. 2001 ; 10 : 136-43.
[18] Spaeth GL. Definitions : what is glaucoma worldwide ? In : Shaarawy TM, Sherwood MB, Hitchings RA, Crowston JG (eds). Glaucoma. Elsevier, 2009 ; I : 293-306.
[19] Terminology and guidelines for glaucoma. 3e édition. Savona, Italie, European Glaucoma Society, 2008.
[20] Terson A. Ophtalmologie du médecin praticien. Paris, Masson, 1921.
[21] Tielsch JM, Katz J, Singh K, et al. A population-based evaluation of glaucoma screening : the Baltimore Eye Survey. Am J Epidemiol. 1991 ; 134 : 1102-10.
[22] Van Buskirk EM, Cioffi GA. Glaucomatous optic neuropathy. Am J Ophthalmol. 1992 ; 113 : 447-52.
[23] Weinreb RN, Khaw PT. Primary open-angle glaucoma. Lancet. 2004 ; 363 : 1711-20.
[24] Wilson MR. The myth of “21”. J Glaucoma. 1997 ; 6 : 75-7.

